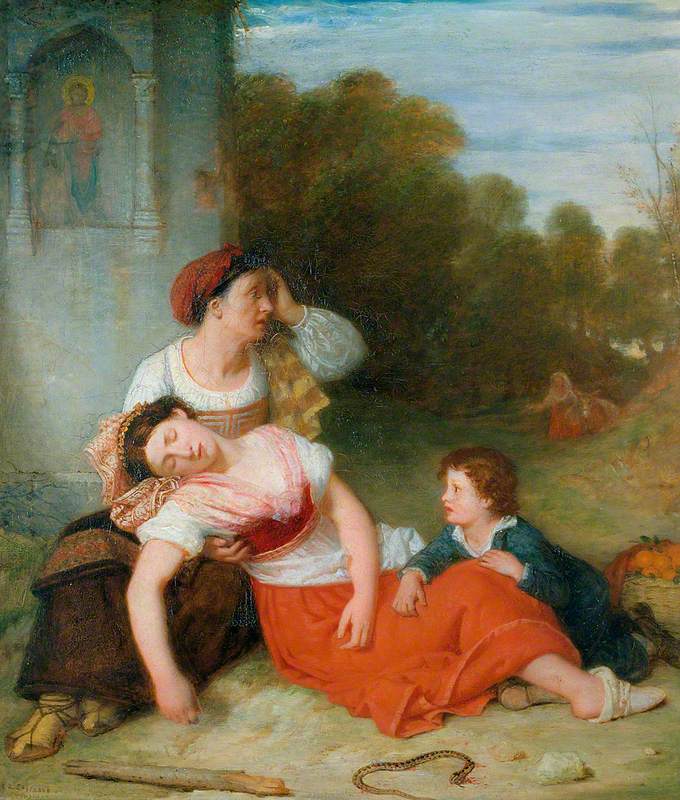ავტორი: ნანო შვანგირაძე
სტატია ნათარგმნია Harrison’s Principles Of Internal Medicine-დან.
სინკოპე არის გარდამავალი, თვითლიმიტირებადი ცნობიერების დაკარგვა, რომელიც განპირობებულია მწვავე გლობალური ცერებრალური სისხლის მიმოქცევის დარღვევით. იწყება სწრაფად, გრძლედება ხანმოკლე დროის განმავლობაში და გამოჯანმრთელება სპონტანური და სრულყოფილია. სხვა მიზეზები, რომლებიც ასევე გარდამავალ ცნობიერების დაკარგვას იწვევენ უნდა განვასხვავოთ სინკოპესაგან. მაგ: გულყრა, ვერტებრობაზილარული იშემია, ჰიპოქსემია და ჰიპოგლიკემია.
სინკოპალური პროდრომი, იგივიე პრესიკომპე ხშირია, თუმცა ცნობიერების დაკარგვა შესაძლებელია მოხდეს ყოველგვარი წინასწარი შეგრძნებების გარეშეც.
ტიპიური პრესინკომპეს სიმპტომები მოიცავს: ცარიელი თავის შეგრძნებას, სისუსტეს, თავბრუსხვევის შეგრძნებას და ასევე მხედველობის და სმენის დარღვევას.
სინკოპე იყოფა სამ კატეგორიად.
ესენია:
1. ნევროლოგიური
2. ორთოსტატიული და
3. კარდიული სინკოპე
ნეიროგენული სინკოპე წარმოადგენს ფუნქციონალური დარღვევების ჰეტეროგენულ ჯგუფს, რომლისთვისაც დამახასიათებელია კარდიოვასკულარული ჰომეოსტაზზე პასუხისმგებელი რეფრექსული რკალის დროებითი ცვლილება. ეპიზოდური ვაზოდილატაცია, ანუ ვაზომოტორული ტონის დაკარგვა, შემცირებული გულის განდევნა და ბრადიკარდია გვხვდება სხვადასხვა კომბინაციით და შედეგად ვიღებთ დროებითად სისხლის წნევის კონტროლის დაკარგვას. ამისგან განსხვავებით, ორთოსტატული ჰიპოტენზია, განპირობებულია ავტონომიური უკმარისობით (სიმპატიკისა და პარასიმპატიკის დისბალანსით). კარდიოგენური სინკოპე შესაძლოა იყოს განპირობებული არითმიებით ან სტრუქტურული კარდიოგენული დაზიანებებით, რაც იწვევს შემცირებულ კარდიულ განდევნას.
კლინიკური მახასიათებლები, რომლებიც საფუძვლად უდევს პათოფიზიოლოგიურ მენქანიზმებს, თერაპიული ჩარევა და პროგნოზი განსხვავებულია სხვადასხვა მიზეზით განპირობებული სინკოპეს დროს.
სურათი ა. ბარორეფლექსი
ეპიდემიოლოგია და ისტორია
სინკოპე ხშირად წარმოდგენილი პრობლემაა, იგი გადაუდებელი დახმარების განყოფილებაში წარმოდგენილი პაციენტების 3%-ში წარმოადგენს ვიზიტის მთავარ მიზეზს. მათ შორის, დაახლოებით 1% საჭიროებს ჰოსპიტალიზაციას. აღსანიშნავია, რომ სინკოპესთან ასოცირებული დანახარჯები საკმაოდ მაღალია. მიჩნეულია, რომ სინკოპეს ეპიზოდი მსოფლიოს მოსახლეობის 35%-ს სიცლცხლის მანძილზე 1-ჯერ მაინც ჰქონია. შემთხვევების პიკი მოდი 10-30 წლამდე, საშუალო პიკი 15 წელს შეადგენს. ნეიროგენური სინკოპე უმეტეს შემთხვევებში, ახალგაზრდა ასაკში გვევლინება როგორც სინკოპეს ეპიზოდის მიზეზი. ზრდასრულებში მკვეთრად იზრდება სინკოპეს ეპიზოდების შემთხვევები 70 წლის ასკის ზემოთ, კვლევებით დადასტურებულია რომ ზოგადად, ნეიროგენული სინკოპე სინკოპეს ყველაზე ხშირი მიზეზია.
შემთხვევათა სიხშირე ქალებში უფრო ხშირია ვიდრე მამაკაცებში. ახალგაზრდებში, ხშირად გვხვდება ოჯახური ისტორია და პირველი რიგის ნათესავებს აღენიშნებათ მსგავსი მოვლენის ეპიზოდები.
გულის დაავადებები სინკოპეს განვითარების მეორე, ყველაზე ხშირი მიზეზია. განსაკუთრებით ზრდასრულებში.
ორთოსტატული ჰიპოტენზიის გავრცელება ასევე იზრდება ასაკის მატებასთან ერთად, რაც აიხსნება იმით, რომ ასაკთან ერთად მცირდება ბარორეცეპტორების პასუხი, შემცირებულია კარდიული კომპლაინსი (კომპალინსი არის სიდიდე რომელიც გვიჩვენებს, ტრანსმურალური წნევის 1 ერთეულით შეცვლით მოცულობა როგორ შეიცვლება), შესუსტებულია ვესტიბულოსიმპატიკური რეფლექსები.
სხვა მახასიათებლები როგორიცაა მაგალითად: სითხის შემცირებული ოდენობით მიღება და ვაზოაქტიური მედიკამენტების მოხმარება, არის ის რაც სავარაუდოს ხდის მაღალ ასაკში ამ მიზეზით სინკოპეს განვითარების სიხშირეს. დიდ ადამიანებში ორთოსტატული ჰიპოტენზია უფრო ხშირია ინსტიტუციონალიზებულ (კლინიკაში ან მოხუცთა თავშესაფარში მყოფი პაციენტები) დაწესებულებაში მყოფ ადამიანებში, ვიდრე სახლში მყოფ ადამიანებში, ამის სავარაუდო ახსნა არის ის რომ ინსტიტუციონალურ დაწესებულებებში უფრო მაღალია ნეირგოენული დაავადებები, ფიზიოლოგიური დარღვევები და ვაზოაქტიური მედიკამენტების მიღების სიხშირე მეტად მაღალია.
არაკარდიული და აუხსნელი წარმომავლობის მქონე სინკოპე ახალგაზრდა ინდივიდებში ხასიათდება კარგი პროგნოზით. ამ ადამიანების სიცოცხლის საფრთხე არ არსებობს. ამის საწინააღმდეგოდ სინკოპე რომელიც გამოწვეულია ისეთი კარდიული დაავადებებით, როგორიაა არითმია ან გულის სტრუქტურული დაზიანებები ასოცირებულია გულისმიერი უეცარი სიკვდილის განვითარებასთან. ამის მსგავსად, სიკვდილიანობის სიხშირე მომატებულია იმ ადამიანებში რომელთაც აღენიშნება სხვა თანმხლებ დააავდებებეთან ასოცირებული ორთოსტატული ჰიპოტენზია. ცხრილი 1.

სიკვდილიანობა ბევრად მაღალია ასაკოვან პაციენტებში.
პათოფიზიოლოგია.
ფეხზე დამდგარი პოზა ადამიანის ორგანიზმს უნიკალურ ფიზიოლოგიურ სტრესს აყენებს, რადგან ორგანიზმს უწევს ადეკვატურად შეინარჩუნოს ტვინში სისხლის მიმოქცევა. უმეტეს შემთხვევაში, ყველა სინკოპალური ეპიზოდი ხდება ფეხზე დამდგარ პოზიციაში.
ფეხზე დადგომას შედეგად მოყვება, რომ 500 000 მლ სისხლი გუბდება ქვედა კიდურებში, დუნდულებში და მუცლის ღრუს ცირკულაციაში, შესაბამისად თავთან ვეღარ აღწევს. სიმძიმის ძალაზე დამოკიდებული შეგუბების შედეგად, გულთან ვენური დაბრუნება და შესაბამისად პარკუჭების ავსება მცირდება, შედეგად გვაქვს შემცირებული განდევნა და შემცირებული წნევა. ეს ჰემოდინამიკური ცვლილება იწვევს კომპენსატორულ რეფლექსურ პასუხს, ამ რეფლექსს ავითარებს ბარორეცეპტორები რომელიც განთავსებულია კაროტიდულ სინუსში და აორტის რკალში. ისინი აღიქვამენ სისხლის წნევის შემცირებას, რადგან სისხლი გროვდება ქვემოთ, რის გამოც ზრდიან მოქმედების პოტენციალს, სიმპატიკურ აქტივაციას და ახდენენ ცდომილი ნერვის აქტივაციას. აღნიშნული რეფლექსი ზრდის პერიფერიულ რეზისტენტობას (რადგან სიმპატიკური ინერვაციის გააქტივებით ხდება სისხლძარღვების შევიწროება) ვენური უკუდაბრუნება იზრდება და შესაბამისად იზრდება კარდიული განდევნაც, ამით ხდება სისხლის წნევის დაქვეითების ლიმიტირება. თუ ეს პასუხი ვერ ყალიბდება, მაგალითად ქრონიკული ორთოსტატული ჰიპოტენზიის მქონე პაციენტებში, მაშინ დროებითად ჩამოყალიბდება ნეირონალურად მედიირებული სინკოპე, რაც თავის ტვინის ჰიპოფერფუზიის და ჰიპოტენზიის შედეგია.
სინკოპე ვითარდება გლობალური თავის ტვინის ჰიპოპერფუზიის შედეგად და შესაბამისად წარმოადგენს თავის ტვინის პერფუზიის უკმარისობას და აუტორეგულაციური ფუნქციის უკამარისობას.
თავის ტვინს აქვს საკუთარი სისხლის მიმოქცევის რეგულირების არაჩვეულებრივი უნარები, რაც მიმართულია იმისკენ, რომ სისტემური სისხლის წნევის ცვლილებამ ნაკლები ზეგავლენა მოახდინოს თავის ტვინის პერფუზიაზე. მსგავსი კარგად გამოხატული თვითრეგულირების უნარი ასევე გააჩნია გულსაც. აღნიშნულ რეგულაციას აყალიბებს ბევრი მექანიზმი, მაგალითად მიოგენური მექანიზმი, როდესაც სისხლი ნაკლები ოდენობით შედის სისხლძარღვებში, შესაბამისად სისხლძარღვის კედლის გაჭიმვაც ნაკლებად ხდება, ამის საპასუხოდ ხდება სისხლძარღვების კედლის შეკუმშვა. არსებობს მეორე, მეტად მნიშვნელოვანი სარეგულაციო მექანიზმი, მეტაბოლური გავლენები. როდესაც სისხლი მცირე ოდენობით მიედინება, სისხლძარღვის გარეთ მცირდება ჟნგბადის პარციალური წნევა, იზრდება CO2 ის პარციალური წნევა და ასვე K. ამის შედეგად ხდება ვაზოდილატაცია, რაც ხელს უწყობს სისხლის დიდი ოდენობით მიდინებას. მესამე მექანიზმი გულისხმობს ტვინის კარდიოვასკულარულ ცენტრს რომელიც მდებარეობს მოგრძო ტვინში, რასაც შეუძლია ჩართოს სიმპატიკის გამააქტიურებელი მქმედებები, მიუხედავად იმისა, რომ სიმპატიკა ნაკლებად მოქმედებს თავის ტვინის სიხლძარღვებზე, მაგრამ იგი ახდენს პერიფერიულ ვაზოკონსტრიქციას, იზრდება წნევა და ხდება კომპენსირება. თუ ზემოთ აღნიშნული ეს რეგულირება ვერ ხდება, ყალიბდება სინკოპე.
ტვინისთვის სიხლის მიწოდების დაქვეითებიდან ავტორეგულაციური პასუხის ჩაირთვამდე საჭიროა 5-10 წამი. ცერებრალური სისხლისმიმოქცევა მერყეობს 50-60 მლ/ წთში ყოველ 100 გრამ ტვინის ქსოვილზე. აღნიშნული მიდინება რჩება მუდმივი, იმ შემთხვევაშიც კი, როდესაც პერფუზიული წნევის ცვლილება მერყეობს 50-150-ს შორის. თუ 50-ზე ქვემოთ დაიწევს ან 150-ზე მეტად გაიზრდება ვეღარ მოხდება მუდმივობის შენარჩუნება. სისხლის დინების შეწყვეტა 6-8 წამის განმავლობაში შედეგად მოგვცემს ცნობიერების დაკარგვას. ცნობიერების დარღვევა ვითარდება მაშინ როდესაც სისხლის დინება დავარდება 25 მლ/წთ-ში ყოველ 100 გრამ ტვინის ქსოვილზე. კლინიკური თვალსაზრისით, თუ მოხდება სისტემური სისტოლური წნევის ვარდნა 50-ზე და უფრო დაბლა, განვითარდება სინკოპე.
კარდიული განდევნის შემცირება/ან სისტემური ვასკულარული წინააღმდეგობა არის ის რაც განსაზღვრავს სისხლის წნევას და საფუძვლად უდევს სინკოპეს პათოფიზიოლოგიას.
ის ხშირი მიზეზები, რომელებმაც შესაძლოა დაარღვიოს კარდიული განდევნა არის: ცირკულაციაში სისხლის მოცულობის შემცირება, მომატებული წნევა გულმკერდში, მასიური პულმონარული ემბოლიზმი, ბრადი და ტაქიარითმია, გულის სარქვლოვანი დაზიანება ან მიოკარდიული დისფუნქცია.
სისტემური ვასკულარული რეზისტენტობა შესაძლოა შემცირდეს, ცენტრალური ან პერიფერიული აუტონომიური სისტემის დაავადებებისას, სიმპატოლიტიკური პრეპარატების გამოყენებისას და ასევე დროებითი ნეირონალურად მედიირებული სინკოპეს დროს. გაზრდილი ცერებროვასკულარული რეზისტენტობა ყველაზე ხშირად განპირობებულია ჰიპერვენტილაციით, რაც იწვევს CO2-ის შემცირებისას. CO2 იწვევს ვაზოდილატაციას, შესაბამისად მისი დეფიციტი განაპირობებს ვაზოკონსტრიქციას, რის გამოც ვითარდება შემცირებული თავის ტვინის პერფუზია.
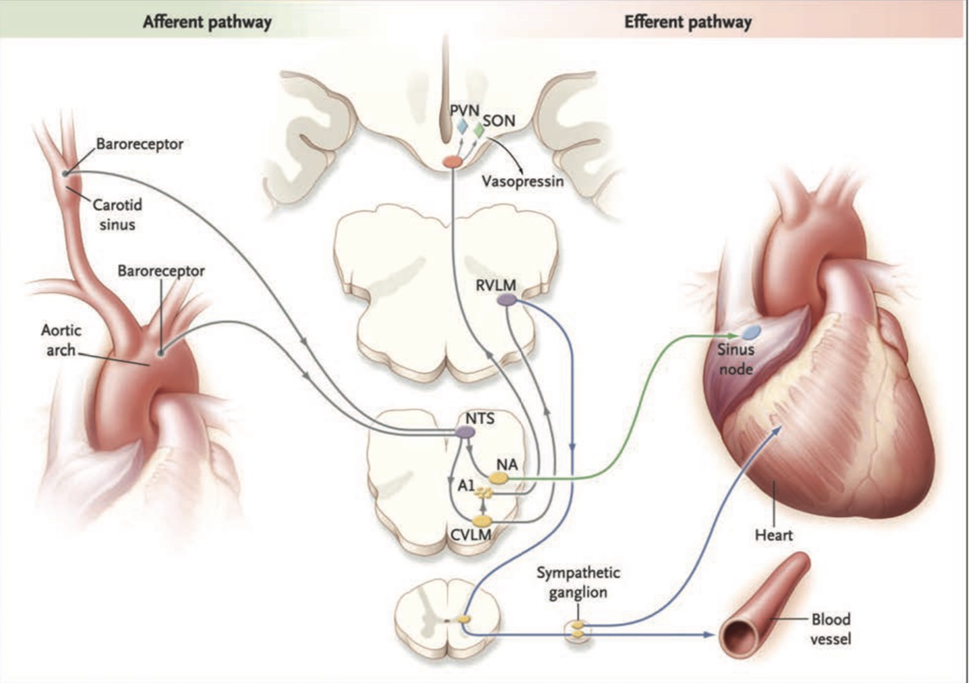
ეეგ-ზე სინკოპალური ეპიზოდის დროს ვითარდება ორი მახასიათებელი. პირველი ეს არის ტალღების სიხშირე და ამპლიტუდა მცირდება (slow-flat-slow pattern). რომელის დროსაც ნორმალური ფონური აქტიურობა იცვლება მაღალამპლიტუდიანი ნელი დელტა ტალღებით. ამას მოჰყვება ამპლიტუდის შემცირება და შესუსტება ან კორტიკალური აქტივობის შეწყვეტა. რასაც მოსდევს კვლავ ნელი ტალღების დაბრუნება და ნორმალური აქტივობის აღდგენა.
მეორე მახასიათებელია ნელი პატერნი, რაც გამოიხატება გაზრდილი და შემცირებული ნელი ტალღის აქტიურობით, ეეგ-ს მახასიათებელი ნელი – ბრტყელი – ნელი პატერნი უფრო მეტად მიუთითებს მძიმე ჰიპოპერფუზიის არსებობაზე.
სურათი 1. ვაზოვაგალური სინკოპეს დროს გადაღებული ეეგ.
მიუხედავად იმისა, რომ შესაძლოა არსებობდეს მიოკლონური ან უნებლიე შეკუმშვითი მოძრაობები ან სხვა მოტორული აქტივობები, ზოგიერთი სინკოპალური ეპიზოდების დროს ეეგ-ზე გულყრების აღმოჩენა არ ხდება.
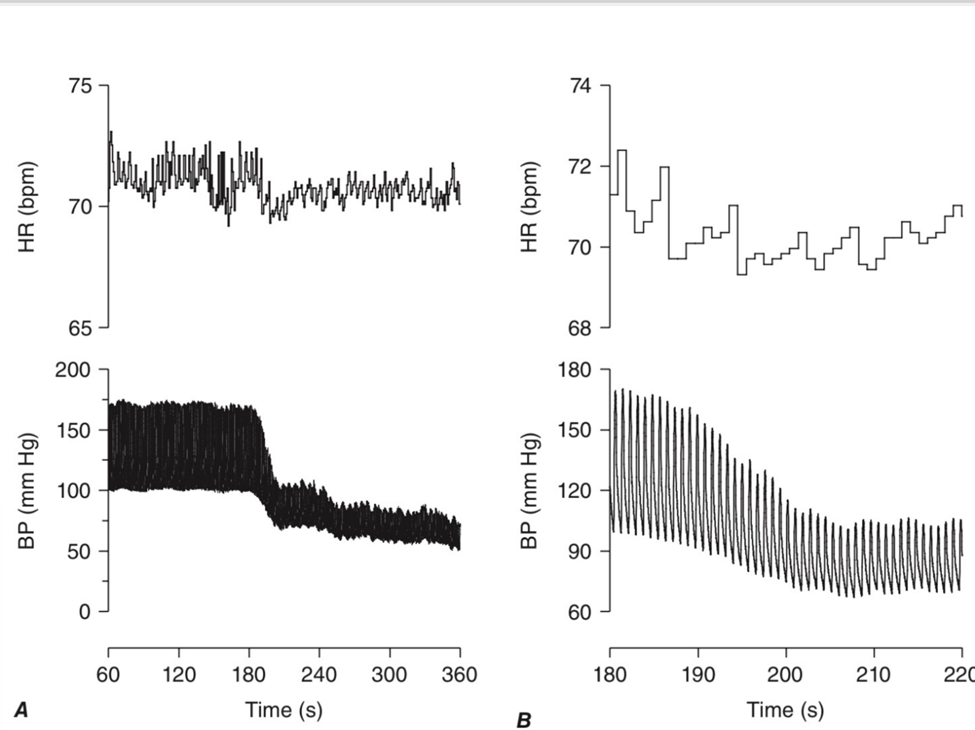
სურათი 2.
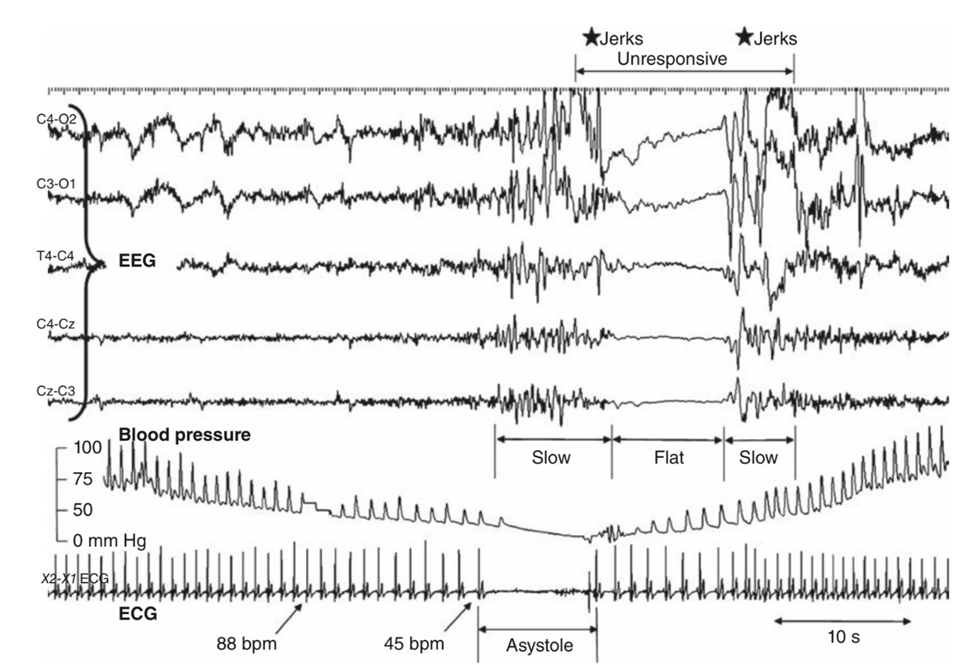
A.ნეირონულად გაშუალებული სინკოპეს პაროქსიზმი, ჰიპოტენზია-ბრადიკარდიის პასუხი. არაინვაზიური წნევის კონტროლი და გულისცემის სიხშირე ნაჩვენებია >5 წთ (60-დან 360 წმდე ) მაგიდის წამოწევის ტესტიდან.
B. იგივე კვლევა გაფართოებულია ეპიზოდიდან 80 წმ. (80 წმ-დან 200 წმ-მდე). BP სისხლის წნევა. BPM გულისცემა წუთში. HR– გულისცემა.
კლასიფიკაცია:
ნევროლოგიურად გაშუალებული სინკოპე.
ნევროლოგიური სინკოპე (რეფლექსური ანუ ვაზოვაგალური სინკოპე) არის რთული ცენტრალური და პერიფერიული ნერვული სისტემის რეფლექსული რკალის საბოლოო გზა. ავტონომიურ აღმავალ აქტიურობაში ვითარდება დროებითი ცვლილება, ამ დროს ხდება პარასიმპატიკური აქტიურობის ზრდა, პლუს სიმპატიკის დაინჰიბირება, შედეგად ვიღებთ: ბრადიკარდიას, ვაზოდილატაციას, შემცირებულ ვაზოკონსტრიქტორულ ტონს და შემცირებულ კარდიულ განდევნას. შედეგად მცირდება სისტემური სისხლის წნევა, რაც ამცირებს თავის ტვინის სისხლის მიმოქცევას, რადგან პერფუზიის დეფიციტი არის იმაზე მეტი, ვიდრე ორგანიზმს გააჩნია აუტორეგულაციით კომპენსაციის უნარი. იმისთვის, რომ განვითარდეს ნეირონალურად მედიირებული სინკოპე, აუცილებელია მოფუნქციონირე აუტონომიური ნერვულის სისტემის არსებობა, განსხვავებით იმ სინკოპესაგან რომელიც აუტონომიური უკმარისობით არის განპირობებული. რეფლექსური რკალის აფერენტულ გზაზე მიმავალმა მრავალმა ტირიგერმა, შეიძლება მოგვცეს ნიერონალურად მედიირებული სინკოპე. ზოგიერთ სიტუაციაში ეს შეიძლება აშკარად ჩამოყალიბებული იყოს. მაგალითად ორთოსტატიური სტრესი და კაროტიდულ სინუსზე სტიმული, ან გასტოროინტესტინალური ტრაქტიდან ან საშარდე გზებიდან მომავალი სტიმული. ხშირად ეს ტრიგერი ნაკლებად ადვილად ამოცნობადია, რისი მიზეზიც მულტიფაქტორიალურია. ასეთ სიტუაციებში სავარაუდოა რომ სხვადასხვა აფერენტული გზები ერთმანეთს ემთხვევა და ამგვარად ხდება იმპულსების ინტეგრირება, რასაც მოსდევს ბრადიკარდია და ვაზოდეპრესია.
ნევროლოგიურად გაშუალებული სინკოპეს კლასიფიკაცია
ნევროლოგიური სინკოპე შეიძლება დაიყოს ქვეჯგუფებად: აფერენტული სტიმულით გამოწვეული სინკოპე და პროვოკაციული სტიმულაციით გამოწვეული სინკოპე. ვაზოვაგალური სინკოპე ინიცირებულია ინტესიური ემოციით, ტკივილით და/ან ორთოსტატული სტრესით, მაშინ როცა სიტუაციურ რეფლექსურ სინკოპეს აქვს ერთი ლოკალიზებული სტიმული რომელიც ხელს უწყობს ვაზოდილატაციას და ბრადიკარდიას, რაც სინკოპეს განმაპირობებელია. სინკოპეს უმეტეს შემთხვევაში შეგვიძლია მიზეზის ამოცნობა. ტრიგერი შეიძლება მოდიოდეს პულმონარული, გასტროინტესტინალური, უროგენიტალური, გულის, კაროტიდული სინუსიდან ან კაროტიდული არტერიიდან.
| სინკოპეს მიზეზები |
| ა. ნევროლოგიურად მედიირებული სინკოპე |
| ვაზოვაგალური სინკოპე პროვოცირებულია შიშით, ტკივილით, აღგზნებით, ინტენსიური ემოციით, სისხლის დანახვით, არასასიამოვნო სურნელით ან სანახაობით, ორთოსტატური სტრესი. სიტუაციური რეფლექსური სინკოპე პულმონარული. ხველა, ჩასაბერ ინსტრუმენტებზე დაკვრა, მძიმე წონის აწევა, დაცემინება, სასუნთქ გზებზე ინსტრუმენტული ჩარევა. უროგენიტალური. პოსტმიქტურაციული სინკოპე, უროგენიტალური ტრაქტის ინსტრუმენტიზაცია, პროსტატის მასაჟი. გასტროინტესტინალური. ყლაპვის დროს განვითარებული სინკოპე, გლოსოფარინგეალური ნევრალგია, ეზოფაგალური სტიმულაცია, გასტროინტესტინალური ტრაქტის ინსტრუმენტიზაცია, რექტალური გამოკვლევა, დეფეკაციიის დროს განვითარებული სინკოპე. კარდიული. Bezold-Jarisch რეფლექსი, კარდიული დინების ობსტრუქცია. კაროტიდული სინუსი კაროტიდული სინუსის მგროძნოებლობა, კაროტიდული სინუსის მასაჟი. ოკულარული ოკულარული წნევა, თვალის გამოკვლევა, ოკულარული ქირურგიული ჩარევა. |
| B. ორთოსტატული ჰიპოტენზია |
| პირველადი ავტონომიური უკმარისობა – იდიოპათიური, ცენტრალური ან პერიფერიული. ნეიროდეგენერაციული დაავადებები – სინუკლეინოპათიები. Lewy body დაავადება. პარკინსონის დაავადება. Lewy body დემენცია. სუფთა აუტონომიური უკმარისობა. მრავლობითი სისტემური ატროფია (Shy-drager syndrome) მეორადი აუტონომიური დაავადება რომელსაც იწვევს პერიფერიული ნეიროპათია დიაბეტი მემკვიდრული ამილოიდოზი (ოჯახური ამილოიდური პოლინეიროპათია) პირველადი ამილოიდოზი (AL ამილოიდოზი, იმუნოგლობულინის მსუბუქ ჯაჭვთან ასოცირებული) მემკვიდრული სენსორული და აუტონომიური ნეიროპათიები (HSAN) (განსაკუთრებით ტიპი 3 -ოჯახური დისავტონომია) იდიოპათიური იმუნურად – გაშუალებული აუტონომიური ნეიროპათია. აუტონომიური განგლიოპათია. შიოგრენის სინდრომი. პარანეოპლასტიური აუტონომიური ნეიროპათია. HIV ნეიროპათია პოსტპრანდიალური ჰიპოტენზია. იატროგენული (წამლით გამოწვეული) სითხის მოცულობის დანაკარგი |
| C. კარდიული სინკოპე |
| არითმია სინუსური კვანძის დისფუნქცია. ატრიოვენტრიკულური დისფუნქცია. სუპრავენტრიკულური ტაქიკარდია. ვენტრიკულური ტაქიკარდია. არხის თანდაყოლილი პათოლოგიები გულის სტრუქტურული დაავადებები სარქვლოვანი დაავადებები. მიოკარდიული იშემია. ობსტრუქციული და სხვა კარდიომიოპათია. წინაგულის მიქსომა. პერიკარდიული ეფუზია და ტამპონადა. |
ჰიპერვენტილაცია იწვევს სისხლში CO2-ის შემცირებას რაც განაპირობებს ვაზოკონსტრიქციას, ასევე ხდება ინტრათორაკალრი წნევის მატება, რომელიც არღვევს ვენურ უკუდაბრუნებას, აღნიშნული თამაშობს მნიშვნელოვან როლს სინკოპეს განვითარებაში, ყველა ის მანიპულაცია რომელიც გულმკერდის შიგნით წნევას გაზრდის შეამცირებს ვენურდაბრუნებას, რაც ხდება სიტუაციური სინკოპეს დროს, თუმცა რეფლექსური რკალის აფერენტული გზა განსვავებულია ამ დაავადებების დროს მაგრამ ეფერენტული პასუხი, ვაგუსი და სიმპატიკური გზები ყოველთვის ერთნაირია.
ამის მსგავსად, ნევროლოგიურად გაშუალებული სინკოპე შესაძლებელი დავყოთ ქვეჯგუფებად, აღნიშნული ეფუძნება უმეტესად ეფერენტულ გზას. ვაზოდეპრესორული სინკოპე აღწერს ისეთ სინკოპეს რომელიც უპირატესად განპირობებულია ეფერენტული სიმპატიკური ვაზოკონსტრიქტორული უუნარობით, ანუ სიმპატიკური ინერვაცია დროებით ითიშება და ვაზოკონსტრიქცია არ ხდება. კარდიო ინჰიბიტორულ სინკოპე კი აღწერს იმ სინკოპეს, რომელიც უპირატესად ბრადიკარდიასთან ან გულის გაჩერებასთან არის ასოცირებული რადგან გააქიტურებულია ვაგუსი. შერეული სინკოპე აღიწერება როგოროც ამ ორი რეფლექსის ცვლილება.
ნევროლოგიურიად გაშუალებული სინკოპეს მახასიათებლებები:
გარდა სიმპატიკური და ორთოსტატული ინტოლერანტობის ნიშნებისა, როგორციაა თავბრუსხვევა, ცარიელი თავის შეგრძნება, დაღლილობა, ავტონომიური აქტივაციის პრემონიტორული მახასიათებლები შეიძლება არსებობდეს იმ პაციენტებში რომელთაც ნეიროგენულად გაშუალებული სინკოპე აქვთ. მათ შორის შესაძლოა განვითარდეს დიაფორეზი, პალპიტაცია, გულისრევა, ჰიპერვენტილაცია და მთქნარება. სინკოპეს განმავლობაში შესაძლოა განვითარდეს პროქსიმალური და დისტალური მიოკლონუსი (ტიპიურად მულტიფოკალური და არითმულია), ამ დროს გულყრის არსებობის რისკი იმატებს. თვალები ჩვეულებრივ შენარჩუნებულია ღია მდგომარეობაში, გამოხატულია ზედა მიმართულებით დევიაცია. გუგები ჩვეულებრივ გაფართოებულია, შესაძლოა გამოიხატოს თვალის წრიული მოძრაობა. ასევე შესაძლოა გამოვლინდეს გრანთინგი, კვნესა, ხვრინვა, ფიქსირდება შარდის შეუკავებლობა, დეფეკაციის შეუკავებლობა იშვიათია. იშვიათად არის გამოხატული პოსტიქტალური კონფუზია, მხედველობითი და აუდიტორული ჰალუცინაციები, სიკვდილის დადგომის განცდა და შეგრძნება თითქოს სული ტოვებს სხეულს.
ასევე წინარე ფაქტროები, რომელიც გვევლინება როგორც პროვოკაციული სტიმული, აშკარაა. მაგალითად დიდხანს უძრავად დგომა, თბილი გარემოს ტემპერატურა, ინტრავასკულარული სისხლის მოცულობის შემცირება, ალკოჰოლის მოხმარება, ჰიპოქსემია, ანემია, ტკივილი, სისხლის დანახვა, ვენისპუნქცია და ინტენსიური, ძლიერი ემოციები და მაინც საფუძველი ამ სხვადასხვა სინკოპეს განმავითარებელ ზღურბლს შორის განსხვავდება ინდივიდების მიხედვის. თუმცა რა განაპირობებს ზღურბლის სხვადასხვაობას ჯერ კარგად შესწავლილი არ არის.
მკურნალობა
განათლება, პროვოკაციული ფაქტორების თავიდან არიდება, სითხით შევსება, მარილიანი საკვების მიღება, წარმოადგენს ნევროლოგიური სინკოპეს მართვის ქვაკუთხედს. იზომეტრული კუნთების შეკუმშვითი მანევრები, მუცლის კუნთების და ქვედა კიდურიების შეკუმშვა, ფეხების გადაჯვარედინება და მუშტების შეკვრა ზრდის წნევას, რითაც იზრდება კარდიული განდევნა, რაც თავისმხრივ, თავიდან აგვარიდებს სინკოპეს. ჩამოთვლილთაგან მუცლის კუნთების დაჭიმვა ყველაზე ეფექტური მეთოდია. აღნიშნული მანევრები ეფექტურია ისეთ პაციენტებთან რომელთაც გახანგრძლივებული პროდრომული პერიოდი გააჩნია. რანდომიზებული კონტროლირებადი კვლევები მხარს უჭერს მსგავს ჩარევებს.
ფლუდროკორტიზონი, ვაზოკონსტრიქციული აგენტები, ბეტა- ადრენორეცეპტორების ანტაგონისტები ხშირად გამოიყენება რეფრაქტერული სინკოპეს მქონე პაციენტებში. ამასთანავე არ არსებოს სარწმუნო კვლევის შედეგები, რომელიც მხარს უჭერს მედიკამენტების გამოყენებას ნეიროგენული სინკოპეს მკურნალობაში. უმეტეს პაციენტებში, კარდიული პეისმეიკერი ნაკლებ ეფექტურია, რადგან ვაზოდილატაცია, შემცირებული სისხლის მოცულობა, შემცირებული გულის განდევნა წარმოადგეს სინკოპეს განვითარების დომინანტური პათოფიზიოლოგიური მექანიზმს. ლიტერატური სისტემური მიმოხილვა რომელიც იკვლევდა პეისმეიკერის მიერ ნეიროგენული სინკოპეს ეპიზოდების განვითარების პრევენციის ხარისხს, დაადგინა რომ პეისმეიკერი არ არის ეფექტური სინკოპეს ეპიზოდების შემსაცირებლად. გამონაკლისს წარმოადგენს პაციენტები რომელთა ასაკიც 40 წელზე მეტისაა და აქვს მინიმუმ სინკოპეს 3 წინარე ეპიზოდი რომელიც ასოცირდებოდა ასისტოლიასთან და ასევე, პაციენტებს რომელთაც აქვს კაროტიდული სინუსის სინდრომით გამოწვეული კარგად გამოხატული კარდიოინჰიბიცია.
ორთოსტატული ჰიპოტენზია
ორთოსტატული ჰიპოტენზია განისაზღვრება როგორც სისტოლური წნევის შემცირება მინიმუმ 20 ერთეულით ან დიასტოლური წნევის შემცირება მინიმუმ 10 ერთეულით ადგომიდან ან თავის წამოწევის პოზიციიდან 3 წუთის შემდეგ. რაც სიმპატიკური ვაზოკონსტრიქციის (აუტონომიური) უკმარისობითაა გამოწვეული. ხშირად (მაგრამ არა ყველა) შემთხვევაში არ არსბეობს არანაირი კომპენასაცია, რომელიც გაზრდის გულისცემის სიხშირეს ჰიპოტენზიის მიუხედავად. ნაწილობრივი აუტონომიური უკამრისობის დროს, გულისცემის სიხშირე იმატებს გარკვეული ხარისხით მაგრამ არასაკმარისია კარდიული განდევნის შესანარჩუნებლად. დაგვიანებული ორთოსტატული ჰიპოტენზია წარმოადგენს ორთოსტატიული ჰიპოტენზიის ვარიანტის, რომელიც დგება 3 წთის შემდეგ, რაც ასახავს იმას რომ ადრეული, ან მსუბუქი სიმპატიკური ადრენერგული დისფუნქციისა, ზოგ შემთხვევაში ორთოსტატული ჰიპოტენზია ვლინდება ფეხზე ადგომიდან 15 წამში, ამას ქვია საწყისი ორთოსტატული ჰიპოტენზია და ეს მახასიათებელი შესაძლოა წარმოადგენდეს არასწორ შესატყვისობას კარდიულ განდევნასა და პერიფერიულ რეზისტენტობას შორის და არა ავტონომიურ უკმარისობას.
ორთოსტატული ჰიპოტენზიისათვის დამახასიათებელი გამოვლინებებია ცარიელი თავის შეგრძნება, თავბრუსხვევა, პრესინკოპე, რაც ასოცირდება სწრაფ პოზის ცვლილებასთან. თუმცა სიმპტომები შესაძლოა წარმოდგენილი არ იყოს ან იყოს არასპეციფიკური, მაგ. სისუსტე, დაღლილობა, აზროვნების შეფერხება, ფეხებში ძალის გამოცლის განცდა ან თავის ტკივილი. ასევე ხდება მხედველობის დაბინდვაც, რაც უკავშირდება რეტინალურ ან ოქციპიტალური წილის იშემიას. კისრის ტკივილი ძირითადად ვლინდება სუბოქციპიტალურ მიდამოში, ასევე მხრების მიდამოში. შესაძლებელია მხოლოდ კისრის კუნთების იშემია იყოს წარმოდგენილი, ზოგიერთი პაციენტი უჩივის ორთოსტულ დისპნეას რაც რესპირაცია-ვენტილაციის შეუსაბამობის შედეგია, რომელიც ფილტვის ზედა წილში ვითარდება). ასევე ვლინდება გულმკერდის ტკივილი (რაც გამოწვეულია მიოკარდიუმის არაადეკვატური სისხლმომარაგებით, მიუხედავად იმისა რომ კორონარული არტერიები ნორმაშია). სიმპტომები შესაძლებელია გაძლიერდეს ვარჯიშის დროს, გახანგრძლივებული დგომისას, გარემოში ტემპერატურის მატებისას და ასევე კვებისას. სინკოპეს ჩვეულებრივ წინ უძღვის გამაფრთხილებელი ნიშნები, მაგრამ შესაძლებელია მოხდეს მოულოდნელადაც, რაც გულყრაზე ან კარდიულ მიზეზებზე გვაფიქრებინებს, ზოგჯერ შესაძლებელია მოხდეს წნევის უეცარი ვარდნა და იზრდება პაციენტის დაცემის რისკი, რაც ტრავმულ დაზიანებებთან ასოცირდება. დაწოლილ მდგომარეობაში წნევის გაზრდა ორთოსტატული ჰიპოტენზიის დამახასიათებელი გამოვლინებაა, რაც აუტონომიურ უკმარისობაზე მიუთითებს, რაც აღწერილია >50 %-ზე მეტ შემთხვევაში. ორთოსტატული ჰიპოტენზია შესაძლებელია წარმოდგენილი იყოს ჰიპერტენზიის საწინააღმდეგო თერაპიის ჩატარების შემდეგ. დაწოლილ პოზიციაში ჰიპერტენზია შესაძლებელია მოსდევდეს ორთოსტატულ ჰიპოტენზიას. თუმცა, ზოგიერთ კვლევაში აღნიშნული ასოციაცია არაცხადი იყო, უმეტესი შემთხვევები აიხსნება იმით რომ არსებობს ბარორეცეპტორული დისფუნქცია, რაც სიმპატიკური აღგზნების დეფექტია. განსაკუთრებით იმ პაციენტებში ვისაც აუტონომიური დეგენერაცია აქვს.
ნევროლოგიური ორთოსტატული ჰიპოტენზიის მიზეზები
ნეიროგენული ორთოსტატული ჰიპოტენზიის გამომწვევი მიზეზები მოიცავს ცენტრალურ და პერიფერიულ აუტონომიური ნერვული სისტემის დისფუნქციას. სხვა ორგანული სისტემების აუტონომიური დისფუნქცია, (მათ შორის შარდის ბუშტი, სასქესო ორგანოების, ნაწლავების, და საოფლე სისტემის) ორთოსტატიული ჰიპოტენზიის ხშირი თანხმლები გამოხატულებაა. აუტონომიური დისფუნქცია შეუღლებულია სხვა ორგანოთა დისფუნქციასთან.
პირველადი აუტონომიური დეგენერაციული დაავადებები არის მრავლობითი სისტემური ატროფია (შაი- დრაგერის სინდრომი, პარკინსონის დაავადება, დემენცია ლევის სხეულაკებით, სუფთა აუტონომიური დისფუნქცია) რაც ხშირად ჯგუფდება ერთად როგორც სინუკეინოპოათია და გამოწვეულია ალფა სინუკლეინით, როემლიც არის ცილა და ქმნის აგრეგატებს ნეირონის ციტოპლაზმაში. პერიფერიული აუტონომიური დისფუნქცია შესაძლებელია თან ახლდეს მცირე ზომის ბოჭკოების პერიფერიულ ნეიროპათიებს, ისეთი დაავადებების დროს, როგორიცაა დიაბეტი, შეძენილი და მემკვიდრული ამილოიდიოზი, იმუნურად გაშუალებული ნეიროპათიები და თანდაყოლილი სენსორული აუტოიმუნური ნეიროპათია. (HSAN; კერძოდ HSAN ტიპი III, ოჯახური დისაუტონომია).
ნაკლებად ხშირად, ორთოსტატული ჰიპოტენზია ასოცირდება პერიფერიულ ნეიროპათიასთან რომელსაც თან ახლავს ვიტამინი B12-ის დეფიციტი, ნეიროტოქსინების ზეგავლენა, HIV და სხვა ინფექციური აგენტები და პორფირია.
აუტონომიური დისფუნქციის მქონე პაციენტებთან და მოხუცებთან, წნევის ვარდნა ვითარდება საკვების მიღების შემდეგ. წნევის ვარდნის ხარისხის სიმძიმე დამოკიდებულია დიდი ოდენობით საკვების მიღებასთან, ასევე კარბოჰიდრატების მიღებასა და ალკოჰოლის მოხმარებასთან. კვების შემდგომი სინკოპეს განვითარების მექანიზმი ბოლომდე კარგად შესწავლილი არ არის.
ორთოსტატული ჰიპოტენზია ხშირად არის იატროგენული. გარკვეული მედიკამენტები ახდენენ პერიფერიული რეზისტენტობის შემცირებას (მაგ. ალფა-ადრენორეცეპტორების ანტაგონისტები რომელიც გამოიყენება ჰიერტენზიის და პროსტატის ჰიპერტროფიის სამკურნალოდ) სხვადასხვა კლასის ანტიჰიპერტენზიული მედიკამენტების, ნიტრატები და სხვა ვაზოდილატატორები, ტრიციკლური აგენტები და ფენოთიაზინი). იატროგენური სითხის მოცულობის დანაკარგი უკავშირდება დიურეზს რომელიც სამედიცინო მიზეზებით არის განპირობებული (ჰემორაგია, ღებინება, დიარეა და სითხის მიცრე ოდენობით მიღება) რაც ასევე იწვევს ცირკულატორული მოცულობის შემცირებას, ოთოსტატულ ჰიპოტენზიას და სინკოპეს.
სურათი 3.
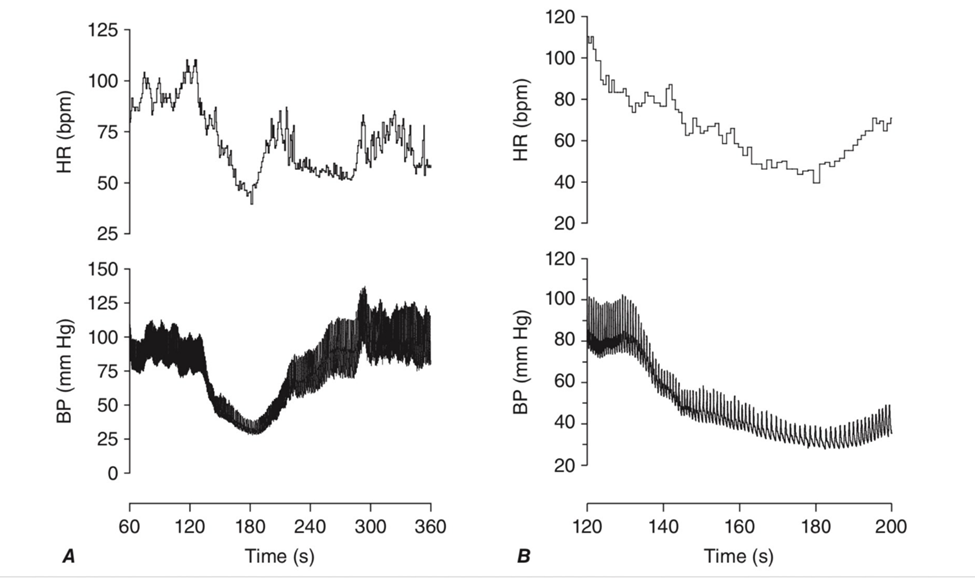
A. სისხლის წნევის ვარდნა, კომპენსატორულად გულისცემის სიხშირის მატების მიუხედავად, რაც დამახასიათებელია ორთოსტატული ჰიპოტენზიისთვის. რომელიც გამოწვეულია აუტონომიური უკმარისობით სისხლის წნევა და გულისცემის სიხშირე ნაჩვენებია >5 წთ. (60 დან 350 წმმდე) ადგომიდან და თავის წამოწევის მანევრიდან.
B. იგივე კვლევა გაფართოებულია ეპიზოდიდან 40 წმ-ში (180 დან 220 წ).
მკურნალობა
ორთოსტატული ჰიპოტენზია
პირველი საფეხური არის ვაზოაქტიური მედიკამენტების მოხსნა. შემდეგი საფეხური გულისხმობს არაფარმაკოლოგიურ ჩარევას. მათ შორის პაციენტის განათლება, უნდა მიეცეს გაფრთხილება კვებასთან დაკავშირებით, რათა თავიდან აირიდონ დიდი ულუფებით კვება, ვაწვდით ინსტრუქციას იზომეტრული შეკუმშვის მანევრის შესახებ, რაც ზრდის ინტრავასკულარულ წნევას. უნდა მოხდეს საწოლის დროს თავის აწევა, რათა დაწოლილ პოზიციაში შეამცირდეს ჰიპერტენზიის შემთხვევა. უნდა მიირთვას დიდი ოდენობით სითხე და მარილის შემცველი საკვები.
თუ არაფარმაკოლოგიური თერაპია არაეფექტურია რეკომედებულია ფლუდროკორტიზონის აცეტატი და ვაზოკონსტრიქტორული აგენტები, როგორიცაა მიდოდრინი და ელ დიჰიდროქსილფენილსერინი. ზოგიერთი პაციენტი საჭიროებს დამატების თერაპიას პირიდოსტიგმინით, ატომოქსეტინით, იოჰიმბინით, ოქტრეოტიდით, დესმოპრესინ აცეტატით და ერითროპოეტინით.
კარდიოგენული სინკოპე
კარდიოგენური (კარდიოვასკულარული) სინკოპე გამოწვეულია არითმიებით ან გულის სტრუქტურული დაიზიანებებით. აღნიშნული მდგომარეობები ასევე შესაძლებელია წარმოდგენილი იყოს კომბინაციაშიც. რადგან გულის სტრუქტურული დაავადებების არსებობის შემთხვევაში, ძალიან მაღალია გულის ელექტრული გამტარებლობის დარღვევის არსებობის რისკიც.
არითმიები
ბრადიარითმიებს შეუძლია გამოიწვიოს სინკოპე, ასევე სინუსური კვანძის სისუსტეც, რაც
ასოცირებულია სინკოპეს ეპიზოდებთან (მაგ. სინუსური არესტი, ან სინოატრიალური ბლოკი) და ატრიოვენტრიკულარული (AV) ბლოკი. (მაგ, Mobitz ტიპი II, და მესამე ხარისხის AV ბლოკი) ბრადიარითმია რომელიც გამოწვეულია სინუსური კვანძის დისფუნქციით ხშირად ასოცირებულია წინაგულოვან ტაქიარითმიასთან, ეს მდგომარეობა ცნობილია როგორც ტაქიკარდია-ბრადიკარდიის სინდრომი. ტაქიკარდიული ეპიზოდის შემდგომ განვითარებული გახანგრძლივებული პაუზა, ხშირად ასოცირებულია სინკოპეს განვითარებასთან იმ პაციენტებში რომელთაც აღენიშნებათ ტაქიკარდია-ბრადიკარდიის სინდრომი. სხვადასხვა ჯგუფის მედიკამენტები ასევე ხშირად იწვევს ბრადიარითმიებს, რასაც შეუძლია განაპირობოს სინკოპეს ეპიზოდი. ბრადიკარდიით ან ასისტოლიით გამოწვეული სინკოპე ცნობილია როგორც სტოკს-ადამსის შეტევა.
ვენტრიკულური ტაქიარითმია ხშირად იწვევს სინკოპეს. სინკოპეს განვითარების ალბათობა ნაწილობრივ დამოკიდებულია ვენტრიკულური რითმის ოდენობაზე. თუ სიხშირე ნაკლებია 200 დარტყმაზე/წთ-ში ნაკლებად არის მოსალოდნელი სინკოპეს განვითარება. ვენტრიკულური ტაქიკარდიის დროს არსებული კომპრომიტირებული ჰემოდინამიკური მდგომაროება ხშირად გამოწვეულია პარკუჭის არაეფექტური შეკუმშვით, ასევე შემცირებულია დიასტოლური ავსება, რადგან ძალიან დამოკლებულია ავსების პერიოდი, დაკარგულია ატრიოვენტრიკულარული სინქრონიზაცია და გვაქვს მიოკარდიული იშემია.
სხვადასხვა დაავადებები, რომელიც ასოცირებულია გულის ელექტროფიზიოლოგიის დარღვევათან და არითმოგენეზთან, გამოწვეულია იონური არხების სუბერთეულების გენების დეფექტით. ესენია, გახანგრძლივებული QT ინტერვალის სინდრომი, ბრუგადას სინდრომი და კატექოლამინერგული პოლიმორფული ვენტრიკულური ტაქიკარდია.
გახანგრძლივებული QT ინტერვალის სინდრომი არის გენეტიკურად ჰეტეროგენული დაავადება, რომელიც ასოცირებულია გახანგრძლივებულ კარდიულ რეპოლარიზაციასთან და ქმნის მიდრეკილებას ვენტრიკულური არითმიებისკენ. სინკოპე და უეცარი სიკვდილის განვითარება იმ პაციენტებში რომელთაც აღენიშნებათ გახანგრძლივებული QT ინტერვალის სინდრომი გამოწვეულია პარკუჭოვანი ტაქიკარდიის განსაკუთრებული ფორმის განვითარებით რომელსაც ქვია Ttorsades des pointes, რაც გადადის ვენტრიკულურ ფიბრილაციაში. აღმოჩენილია, რომ გახანგრძლივებული QT ინტერვალის სინდრომი დაკავშირებულია ისეთ გენებთან, რომელიც აკოდირებს ვოლტაჟ დამოკიდებული K+ ის არხის ალფა სუბერთეულის , K+არხის ბეტა სუბერთეულის, ვოლტაჟ დამოკიდებული Na+-ის არხის და სკაფოლდური ცილის, ანკირინ B-ს. ბრუგადას სინდრომი ხსიათდება იდიოპათიური ვენტრიკულური ფიბრილაციით, რომელიც ასოცირებულია მარჯვენა პარკუჭის ელექტროკარდიოგრაფიული პათოლოგიებით, გულის სტრუქტურული პათოლოგიის გარეშე. ეს დაავადებაც გენეტიკურად ჰეტეროგენულია, ასევე ყველაზე ხშირად ასოცირებულია Na+ -ის არხის ალფა სუბერთეულის მუტაციასთან. კატექოლამინერგული პოლიმორფული ტაქიკარდია არის თანდაყოლილი, გენეტიკურად ჰეტეროგენული დაავადება, რომელიც ასოცირებულია ვარჯიშთან ან სტრესით ინდუცირებულ ვენტრიკულურ არითმიასთან, სინკოპესა და ან უეცარ სიკვდილთან. შეძენილი გახანგრძლივებული QT ინტერვალის სინდრომი, ყველაზე ხშირად ასოცირდება მედიკამენტებთან, ხშირად ვითარდება ვენტრიკულური არითმია და სინკოპე.
სტრუქტურული დაავადებები
გულის სტრუქტურული დაავადებები (მაგ სარქვლოვანი დაავადებები, მიოკარდიალური იშემია, ჰიპერტროფია და სხვა კარდიომიოპათიები, კარდიული მასოვანი წარმონაქმნები, როგორიცაა წინაგულის მიქსომა და პერიკარდიალური ეფუზია) შესაძლოა გახდეს სინკოპეს განმაპირობებელი, რადგან ასეთი ავადობების დროს შემცირებულია კარდიული განდევნა. სტრუქტურული დარღვევები, სტრუქტურული დააავდებები ხშირად განაპირობებენ არითმიებს, გულის უკმარისობის აგრესიული მკურნალობა დიურეტიკებით და ან ვაზოდილატატორებით შესაძლებელია გახდეს ჰიპოტენზიის მიზეზი, არაადეკვატური რეფლექსური ვაზოდილატაცია შესაძლოა განვითარდეს ისეთი სტრუტურული დააავდებების დროს როგორიცაა სტენოზი და ჰიპერტროფიული კარდიომიოპათია, რაც შესაძლოა პროვოცირებული იყოს მომატებული ვენტრიკულური კუმშვადობით.
მკურნალობა
კარდიული სინკოპეს მკურნალობა დამოკიდებულია გამომწვევ მიზეზებზე.
არითმიების მკურნალობა გულისხმობს კარდიულ პეისინგს სინუსუსრი კვანძის დაავადებებების დროს და AV ბლოკის დროს და ასევე აბლაციას, რეკომენდებულია ანტიარითმიული მკურნალობა და კარდიოვერტერ-დეფიბრილატორი წინაგულოვანი და პარკუჭოვანი ტაქიარითმიების დროს. ეს მდგომარეობები იმართება ექიმების მიერ რომლებიც ფლობენ სპეციალიზებულ უნარებს და აღჭურვილობას.
პაციენტის შეფასება
სინკოპე
დიფერენციალური დიაგნოზი
სინკოპე მარტივად სადიაგნოსტიკოა, როდესაც თან ახლავს სახასიათო მახასიათებლები, თუმცა, მთელი რიგი დაავადებები რომლებიც ხასიათდებიან გარდამავალი ცნობიერების დაკარგვით, ქმნიან დიაგნოსტიკურ სირთულეებს. გენერალიზებული და პარციალური გულყრები ემსგავსება სინკოპეს, თუმცა არსებობს მთელი რიგი განმასხვავებელი მახასიათებლები, მაშინ როცა, ტონურ კლონური მოძრაობები დამახასიათებელია გენერალიზებული გულყრისათვის, მიოკლონური და სხვა ტიპის მოძრაობები ასევე შესაძლოა 90% შემთხვევაში ახასიათებდეს სინკოპეს ეპიზოდს. მიოკლონური კრთომები ასოცირებულია სინკოპესთან, იგი შესაძლოა იყოს მულტიფოკალური ან გენერალიზებული. ჩვეულებრივ არითმულია და გასტანს ხანმოკლე დროის განმავლობაში (<30წმ). ასევე შესაძლოა გამოიხატოს მსუბუქი ფლექსია და ექსტენზორული პოზა. პარციალური ან პარციალურ-კომპლექსური გულყრა მეორადი გენერალიზაციით ჩვეულებრივ მოსდევს აურას, რაც გამოიხატება როგორც არასასიამოვნო სუნის შეგრძნება, შიში, აფორიაქება, აბდომინალური დისკომფორტი და სხვა ვისცერალური შეგრძნებები. ეს ფენომენი უნდა განვასხვავოთ იმ პრემონიტორული მახასიათებლებისგან რომელიც სინკოპეს გააჩნია.
გულყრის აუტონომიური მანიფესტაცია (აუტონომიური ეპილეფსია) შესაძლებელია წარმოადგენდეს სირთულეს და ერთგვარი დიაგნოსტიკური გამოწვევაა. აუტონომიურ გულყრას აქვს კარდიოვასკულარული, გასტროინტესტინალური, პულმონარული, უროგენიტალური და პუპილარული, კანისმხრივი გამოხატულებები არის იგივე როგორიც პრემონიტორული სინკოპეს დროს. უფრო მეტიც, აუტოინომიური ეპილეფსიის კარდიოვასკულარული მანიფესტაცია მოიცავს კლინიკურად მნიშვნელოვან ტაქიკარდიას ან ბრადიკარდიას რომელიც შესაძლოა საკმარისი სიდიდის იყოს იმისთვის, რომ გახდეს გონების კარგვის მიზეზი. არაავტონომიური აურის თანხლების დროს მეტად მარტივია სინკოპეს დიფერენცირება.
ცნობიერების დაკარგვა, რომელიც განპირობებულია გულყრით, ჩვეულებრივ გასტანს >5 წთ და ასოცირებულია გახანგრძლივებულ პოსტიქტერულ დეზორიენტაციასთან, მაშინ როცა სინკოპეს დროს რეორიენტაცია მყისიერია და არ საჭიროებს დიდ დროს. კუნთების ტკივილი ახასიათებს ორივეს , სინკოპეს და გულყრას, თუმცა გულყრის დროს გასტანს უფრო ხანგრძლივად და უფრო ძლიერია. გულყრა, სინკოპესგან განსხვავებით იშვიათად არის პროვოცირებული ემოციით, ან ტკივილით. შარდის შეუკავებლობა შესაძლოა განვითარდეს ორივეს შემთხვევაში, მაგრამ დეფეკაციის შეუკავებლობა მეტად იშვიათად ახლავს სინკოპეს.
ჰიპოგლიკემიამ შესაძლოა გამოიწვიოს ტრანზიტორული ცნობიერების დაკარგვა, ჩვეულებრივ იმ პირებში ვისაც აქვს ტიპი 1 დიაბეტი და ტიპი 2 დიაბეტი ინსულინით მკურნალობის დროს. კლინიკური მახასიათებლები რომელიც ასოცირდება მოსალოდნელ ჰიპოგლიკემიასთან არის: ტრემორი, პალპიტაცია, აღგზნება, დიაფორეზი, შიმშილი და პარესთეზია. აღნიშნულ სიმპტომებს ავითარებს ჰიპოგლიკემიით გამოწვეული აუტონომიური აქტივაცია. ძლიერი შიმშილის გრძნობა ზოგადად არ წარმოადგენს სინკოპეს პრემონიტორულ მახასიათებელს. ჰიპოგლიკემია ასევე აზიანებს ნერვულ სისტემას, იწვევს დაღლილობას, სისუსტეს, თავბრუსხვევას და კოგნიტურ და ქცევით სიმპტომებს. დიაგნოსტიკური სირთულეები შესაძლოა გამოვლინდეს გლუკოზის მკაცრი კონტროლის ფონზეც. განმეორებადი ჰიპოგლიკემია იწვევს რეგულატორულ მექანიზმების დარღვევას და შესაძლოა გამოიწვიოს ისეთი სინკოპე რომელსაც პრემონიტორული მახასიათებლები არ ექნება.
პაციენტებს რომელთაც აქვს კატაპლექსია აღენიშნებათ პარციალური ან სრული მუსკულატორული ტონის დაკარგვა, რაც განპირობებულია ემოციით, ჩვეულებრივ ბრაზით ან სიცილით. სინკოპესგან განსხვავებით, ცნობიერება შენახულია შეტევის დროს, შეტევა გასტანს 30 წამიდან 2 წუთამდე, თან არ ახლავს პრემონიტორული სიმპტომები. კატალეფისია 60%-75%-ში ვლინდება ნარკოლეფსიის მქონე პაციენტებში.
კლინიკური ანამნეზური მონაცემები, ან მოწმის გამოკითხვა საშუალებას გვაძლევს ერთმანეთისგან განვასხვავოთ სინკოპე და ვარდნის ის შემთხვევა რომელიც გამოწვეულია ვესტიბულური დისფუნქციით, ცერებელარული დაავადება, ექსტრაპირამიდული სისტემის დისფუნქცია და სხვა წონასწორობის დარღვევები. სინკოპეს დიაგნოზი განსაკუთრებით გამოწვევაა დემენციის მქონე პაციენტებში რომელთაც აქვთ ვარდნის განმეორებითი ეპიზოდები და ძნელია ანამნეზის შეკრება. დიაგნოსტიკურ სირთულეს ასევე წარმოადგენს ვარდნა, რომელიც ასოცირებულია თავის ტრავმასთან, პოსტკონვულსიურ სინდრომთან, ამნეზიასთან და მსგავსს სიმპტომებთან და ან ცნობიერების შეცვლასთან.
აშკარა ცნობეირების დაკარგვა შეიძლება წარმოადგენდეს ფსიქიატრიული დაავადების გამოხატულებას, ეს მდგომარეობებია გენერალიზებული შფოთვა, დეპრესიისა და სომატიზაციის მქონე პაციენტები. ეს შესაძლებლობა უნდა განიხილოთ იმ ინდივიდებში რომელთაც აღენიშნებათ მრავლობითი სინკოპეს ეპიზოდები პროდრომული სიმპტომატიკის გარეშე, ასეთი ტიპის პაციენტებში იშვიათია ტრავმული დაზიანებები ხშირი ვარდნების მიუხედავად. ეპიზოდების მიუხედავად არ არის არანაირი კლინიკურად მნიშვნელოვანი ჰემოდინამიკური ცვლილებები. ამის საწინააღმდეგოდ ტრანზიტორული ცნობიერების კარგვას და ვაზოვაგალური სინკოპეს თან ახლავს ჰიპოტენზია, ბრადიკარდია ან ორივე.
საწყისი შეფასება
წასწყისი შეფასების მიზანია განისაზღვროს ტრანზიტორული ცნობიერების დაკარგვის მიზეზი არის სინკოპე თუ სხვა მდგომარეობები, უნდა მოხდეს გამომწვევის იდენთიფიცირება და შეფასდეს მომავალი ეპიზოდების განვითარების საფრთხის მახასიათებლები. საწყისი შეფასებისას უნდა იქნეს შეფასებული დეტალური ისტორია, გამოიკითხოს ეპიზოდის მოწმე, და ჩატარდეს სრულყოფილი ფიზიკური და ნევროლოგიური გამოკვლევა. სისხლის წნევა და გულისცემის სიხშირე უნდა გაიზომოს მწოლიარე პოზიციაში და ადგომიდან 3 წთ-ის შემდეგ რათა განისაზღვროს ორთოსტატული ჰიპოტენზია წარმოდგენულია თუ არა. მაღალი რისკის ანამნეზური მონაცემები მოიცავს ახლად წარმოდგენილ ტკივილს გულმკერდის არეში, ტკივილი მუცლის არეში, სუნთქვის გაძნელება, თავის ტკივილი, სინკოპე რომელიც აღმოცენდება ფიზიკური დატვირთვის დროს და წოლით პოზიციაში. მოულოდნელად დაწყებული პალპიტაცია რომელსაც მოსდევს სინკოპე, თამხლები მძიმე კორონარული არტერიის ან გულის სტრუქტრურული ანომალია.
მაღალის რისკის მახასიათებელია როდესაც გამოკვლევის დროს წარმოდგენილია აუხსნელი სისტოლური სისხლის წნევა <90 mmhg . აღნიშნული იწვევს ეჭვს გასტროინტესტინალური ჰემორაგიის არსებობის შესახებ, ასევე მნიშვნელოვანია პერსისტირებად ბრადიკარდიის (<40 დარტყმა წუთში) და არადიაგნოსტირებადი სისტოლური შუილის გამოვლენა.
ეკგ უნდა ჩატარდეს თუ თუ სავარაუდოა არითმიის ან გულის დაავადების არსებობა. შესაბამისი ელექტროკარდიოგრაფიული პათოლოგიებია ბრადიარითმია და ტაქიარითმია, AV ბლოკი, მწვავე მიოკარდიული იშემია, ძველი მიოკარდიული ინფარქტი, გახანგრძლივებული QT ინტერვალის სინდრომი, ჰისის კონის ფეხის ბლოკი. ეს საწყისი შეფასება უნდა ახდენდეს სიკოპეს მიზეზის დადგენას, დაახლოებით 50 პროცენტში, ასევე უნდა ახდენდეს კარდიული სიკვდილის რისკის სტრატიფიკაციას.
ლაბორატორიული ტესტირება
საბაზისო ლაბორატორიული ტესტირება იშვიათად არის გამოსადეგი და ვერ გვეხმარება მიზეზის იდენთიფიცირებაში. სისიხლის ანალიზები უნდა ჩატარდეს თუ საეჭვოა მიოკარდიული ინფარქტი, ანემია და მეორადი აუტონომიური უკმარისობა.
აუტონომიური ნერვული სისტემის ტესტირება.
აუტონომიური ნერვული სისიტემის ტესტირება მოიცავს მაგიდის წამოწევის ტესტს, რომელიც უნდა ჩატარდეს სპეციალიზებულ ცენტრში. აუტონომიური ტესტირება გვეხმარება აუტონომიური უკმარისობის მიზეზების გამოაშკარავებაში რომელიც განაპირობებს ნევროლოგიურად გაშუალებულ სინკოპეს ეპიზოდებს. აუტონომიური ტესტირება ასევე მოიცავს პარასიმპატიკური აუტონომიური ნერვული სისიტემის დისფუნქციის შეფასებას (მაგ. გულისცემის სიხშირის ცვლილება ღრმა ჩასუნთქვისას და ვალსალვას მანევრისას), სიმპატიკური ქოლინერგული ფუნქცია (მაგ. თერმორეგულაციური ოფლის ტესტი, რაოდენობრივი საოფლე ახონების რეფლექსების ტესტი) და სიმპატიკური ადრენერგული ფუნქცია (მაგ. სისხლის წნევის პასუხი ვალსალვას მანევრზე და თავის წამოწევის ტესტი და წნევის გაზომვა შესაძლებელია დამხმარე აღმოჩნდეს ორთოსტატული ჰიპოტენზიის და ჰიპოტენზიური ბრადიკარდიის საპასუხოდ განვითარებული ნევროლოგიურად გაშუალებული აუტონომიური უკმარისობის განსასხვავებლად. კაროტიდების სინუსების მასაჟი უნდა იქნეს მოაზრებული 40 წელზე მეტი ასაკის ყველა პაციენტთან რომელთანაც ფიქსირდება განმეორებადი სინკოპეს ეპიზოდები და ეტიოლოგია უცნობია. ეს ტესტი ტარდება მხოლოდ იმ შემთხვევაში როდესაც პაციენტს უტარდება უწყვეტი ეკგ მონიტორინგი და სისხლის წნევის მონიტორინგი და თავიდან უნდა იქნეს არიდებული იმ პაციენტებთან ვისაც აღენიშნება კაროტიდული შუილი, ათეროსკლეროზული ფოლაქები ან სტენოზი.
კარდიული შეფასება
ეკგ მონიტორინგი ნაჩვენებია იმ პაციენტებთან ვისაც აღენიშნებათ არითმიით განპირობებული სინკოპეს განვითარების რისკები. პაციენტების მონიტორინგი უნდა მოხდეს ჰოსპიტალში სიცოცხლისთვის საშიში არითმიის გამოსავლენად. მაგ. პაციენტებს რომელთაც აღენიშნებათ კორონარული არტერიის მძიმე ან გულის სტრუქტურული დაიზანებები, არამდგრადი ვენტრიკულური ტაქიკარდია, სუპრავენტრიკულური ტაქიკარდია, პაროქსიზმული წინაგულოვანი ფიბრილაცია, გულის ტრიფასციკულური ბლოკი, გახანგრძლივებული QT ინტერვალის სინდრომი, ბრუგადას სინდრომის ECG მახასიათებლები, ვარჯიშის დროს განვითარებული სინკოპე, სინკოპე მჯდომარე ან მწოლიარე მდგომაროებაში და უეცარი კარდიული სიკვდილი ოჯახური ანამნეზი. ჰოლტერით მონიტორინგი რეკომენდებულია პაციენტებში რომელთაც აღენიშნება სინკოპალური ეპიზოდების განმეორებადი შემთხვევები (მაგ. ერთი ან ორი შემთხვევა კვირაში). მაშინ როცა მარყუჟოვანი ჩამწერები, რომლებიც ჩვეულებირვ განგრძობითად იწერს და შლის კარდიულ რითმს ნაჩვენებია იმ შემთხვევაში როცა პაციენტს აღენიშნება უეცარი კარდიული სიკვდილის განვითარების დაბალი რისკი. მარყუჟოვანი ჩამწერები შეიძლება იყოს გარეგანი. (მაგ. ეპიზოდების შესაფასებლად რომელიც ვითარდება >1 ზე თვეში) ან იმპანტირებადი (მაგ. როდესაც სინკოპეს ეპიზოდები ნაკლები სიხშირით ხდება).
ელექტროკარდიოგრაფია უნდა ჩატარდეს ყველა იმ პაციენტთან რომელთაც აღენიშნებათ კარდიული დაავადებების ანამნეზი და ეკგ-ზე ვლინდება ანომალიები. ექოკარდიოგრაფიული დიაგნოზი შესაძლებელია იყოს აორტის სტენოზი, ჰიპერტროფიული კარდიომიოპათია, კარდიული სიმსივნე, აორტის სტენოზი და პერიკარდიალური ტამპონადა. ექოკარდიოგრაფიას ასევე აქვს როლი რისკის სტრათიპიკაციაში რომელიც დაფუძნევულია მარცხენა პარკუჭის განდევნის ფრაქციასთან.
სარბენი ბილიკის ტესტირების დროს ეკგ და სისხლის წნევის მონიტორინგი შესაძლოა შესრულდეს პაციენტებში ვისაც აღენიშნებათ ვარჯიშის შემდეგ მალევე განვითარებული სინკოპეს ეპიზოდები. სარბენი ბილიკის ტესტირება გვეხმარება ვარჯიშით გამოწვეული არითმიის და ვარჯიშით გამოწვეული გადაჭარბებული ვაზოდილატაციის იდენთიფიცირებაში.
ელექტროფიზიოლოგიური კვლევებს აქვს ნაკლები სენსიტიურობა და სპეციფიურობა და უნდა ჩატარდეს როცა მაღალი პრეტესტული მოსალოდნელობა არსებობს. ამჟამად, ეს ტესტები იშვიათად ტარდება სინკოპეს მქონე პაციენტების შესაფასებლად.
ფსიქიატრიული შეფასება
ფსიქიატრიული დაავადებების სკრინინგი შესაძლოა იყოს შესაბამისი იმ პაციენტებისთვის რომელთაც აღენიშნებათ აუხსნელი სინკოპეს ეპიზოდები. თუ თავის აწევის ტესტირება ავლენს სიმპტომატკომპლექს, მაგრამ ჰემოდინამიკური მახასიათებლები არ იცვლება მეტად მოსალოდნელია ფსიქოგენური სინკოპეს არსებობა.